Tenorrafia percutanea del tendón de Aquiles videoasistida
RESUMEN:
El objetivo de esta presentación es mostrar mi experiencia y evaluar los resultados obtenidos con la cirugía videoasistida en la tenorrafía percutánea del tendón de Aquiles. Se presenta una modificación de la técnica original de Ma y Griffith.
El estudio se realizó sobre una serie de 18 pacientes, 16 masculinos y 2 femeninos, con un promedio de edad de 43 .5 años (rango entre 31 y 52) entre enero de 1998 y junio de 1999. Como resultado de la utilización de esta técnica se obtuvieron excelentes y buenos resultados en el 100% de los casos al año de postoperatorio. Se puede concluir en que la técnica empleada es de fácil realización ya que se utiliza el instrumental de artroscopía quirúrgica básico, se mejora el tejido de los muñones del tendón de Aquiles para su mejor afronte, eliminando el tejido desvitalizado, bajo la visión asistida, se evita el alargamiento que, según algunos autores, se produce con la técnica original de Ma y Griffith, se redujo el tiempo de inmovilización y en el 100% de los casos, los pacientes se encontraron satisfechos tanto con los resultados funcionales como los estéticos obtenidos.
ABSTRACT:
The aim of this presentation is to evaluate the results obteined with the videoendoscopy surgery in the per-cutaneous repair of Aquiles tendon. It is presented as a modification of the original technique described by Ma and Griffit (1978).
The study was carried out on a series of 18 patients, 16 males and 2 wemen, with an average of 43.5 year-old (range between 31 and 52) between January of 1998 and June of 1999. 100% of patients had excelent and good results. In conclusion, the technique used is easy with the basic instruments of arthroscopy, this technique improves the most cleaning of the Achilles tendon with better approach, eliminatin detrituses and we have direct vision in this moment. We avoided the elongation of the tendon. According to some authors, this takes place with the original technique described by Ma an Griffith. We decreased the time of immobilization. 100% of the cases (18 patients) were satisfied with the functional and the aesthetic results obtained.
INTRODUCCION
Esta presentación tiene como finalidad mostrar los resultados de la cirugía video-asistida en la tenorrafía percutánea del tendón de Aquiles. La técnica empleada se basa en una modificación a la técnica original de Ma y Groiffith para el tratamiento de las secciones completas y agudas del tendón. Se realizará una reseña anatómica, biomecánica y se mostrará la técnica quirúrgica empleada tanto en disecciones en preparados anatómicos como en pacientes.
Historia
El tendón de Aquiles es uno de los más fuertes de las estructuras anatómicas del cuerpo humano por lo tanto uno de los más importantes para las actividades diarias y a su vez para la práctica deportiva. Su importancia ya se descubre en los viejos tratados y en la mitología de la historia antigua,
La primer referencia que se encuentra, a nivel literario, la encontramos en "Las Argonáuticas" poema épico griego en cuatro cuentos, de Apolonio de Ro-das (250 años antes de Cristo), quien en el libro tercero destaca la historia de Medea, relatándonos que, llegando a la vista de Creta, "vio al gigante de Talus, de una raza feroz, a quien Júpitar había confiado la guardia de la isla, el cual, dominado por los encantos de Medea, que viajaba en el navío Argos, se hundió con un ruido espantoso y sucumbió; su tendón (El Tendón de Aquiles) había encontrado la punta de una roca". Si bien este relato es anterior el que más se conoce es el de Aquiles, hérore de Tesalia, Rey de los mirmidones que, para hacerlo invulnerable, su madre Tetis lo bañó en el Estigio, sujetándolo por un talón, al cual no alcanzó la invulnerabilidad. Cayó herido por una flecha en el talón, disparada por Paris y guiada por Apolo [mitología griega: La Ilíada, de Homero (850 antes de Cristo)].
Si bien es un tendón con gran historia y muchas referencias en las literatura médica y no médica se mantiene en las primeras planas de las patologías tendinosas en general. Se ve tanto en deportistas como en pacientes de vida sedentaria. Cabe destacar que en los deportistas de elite se presentan lesiones en menor porcentaje que en los deportistas "de fin de semana"
Recuerdo anatómico
El tendón de Aquiles es una estructura par, simétrica y constante que se encuentra en la región posterior del tercio distal de pierna, tobillo y pie. Es el resultante común de la inserción de tres músculos de gran potencia en la región posterior del calcáneo. Estos músculos son gemelos, interno y externo, y el sóleo. El tendón de Aquiles continúa la dirección de estos músculos dirigiéndose hacia abajo, pasando por detrás de la articulación tibiotarsiana e insertándose en el calcáneo. Cabe recordar que los gemelos se insertan proximalmente a nivel de los cóndilos fe-morales y que el sóleo proviene del tercio proximal de la pierna. La longitud promedio del tendón de Aquiles es de 9 a 11 cm., su ancho a nivel de la articulación tibiotarsiana, es de 15 mm. y su espesor, promedio al mismo nivel es de 5 mm. Esta estructura se encuentra envuelta en una vaina serosa desde su comienzo hasta su inserción distal (peritendón). Se encuentra relacionado por detrás con aponeurosis, con las bolsas serosas y la piel y por delante con la cara posterior de la articulación tibiotarsiana y en su parte inferior, a nivel del calcáneo lo separa otra bolsa serosa.
La inervación del Tendón de Aquiles se encuentra a cargo de ramas musculares del nervio ciático poplíteo interno.
La vascularización, que está dada por ramas de la arteria tibial posterior, merece un comentario extra. En investigaciones de laboratorio se ha visto que la microvascularización del Tendón de Aquiles se ve disminuida en forma significativa, a nivel de su región libre, es decir entre unos 3 y 5 cm, de su inser-
ción a nivel del calcáneo. A este nivel, también se encuentran dos detalles histo-anatómicos que facilitan la aparición de lesiones y complicaciones en el tratamiento que son: una piel vascularizada y un aumento del número de células hidrófilas en la estructura del tendón que aumenta la sensibilidad del mismo a la deshidratación, uno de los puntos de partida, posibles, de las tendinitis de distinto origen y posterior acción.
Biomecánica del Tendón de Aquiles
En la biomecánica de las articulaciones que rodean a la función del tendón de Aquiles es importante recordar las palancas existentes y la función del tendón de Aquiles en las mismas.
En toda palanca existen tres puntos principales en su formación
PUNTO FIJO (F)
RESISTENCIA (R)
POTENCIA (P)
Además se debe tener en cuenta el BRAZO DE RESISTENCIA (br), que es la distancia desde el punto de aplicación de la resistencia (R) y el BRAZO DE POTENCIA (bp) que es la distancia desde el punto F al punto de aplicación de la potencia P. El equilibrio entre las fuerzas se tendrá cuando P por Bp sea igual a R por Br.
Para poder cuantificar estos registros debemos recordar que 1 kilopondio (kp) es el peso de la masa de lkg. La unidad de fuerza, en el sistema de unidades fundamentales es el NEWTON (Nw). Así lkp = 9.8 Nw (para simplificar se toma 10 Nw) = peso de la masa de 1kg con aceleración igual a 9.80665 m.s. Estos datos indican que al realizar la extensión del pie, manteniendo éste fijo en el suelo con apoyo en su extremo distal, es decir en punta, se realiza una palanca en que la resistencia es el propio peso de la persona y la potencia, que se expresa en Nw, que deben realizar los gemelos y el soleo, a través del tendón de Aquiles, que contrarresta, dicha resistencia y mantiene estático en esa posición. Así en un individuo que pese 70 kg la potencia que deberá realizar será de 700 Nw.
Los tres músculos que forman al tendón de Aquiles hacen que éste desarrolle una importante fuerza al correr y saltar. La cuantía de la fuerza desarrollada por una persona va depender de la fuerza con que éste presione sobre el suelo y de la fuerza ejercida por todos los músculos involucrados en la actividad que desarrolle como ser de la cadera, rodilla y tobillo. Es por esto que la fuerza normal puede llegar, en el momento de correr, saltar, despegar y/o caer, a ser 3 o 4 veces superior que el peso del cuerpo; por ejemplo en un atleta de 70 kg. en el inicio de una carrera puede llegar a 2100/2800 Nw.
Es importante destacar que la biomecánica en el uso del tendón de Aquiles es fundamental para evitar alteraciones que lleven al desarrollo de patologías que ponen en juego la continuidad de la práctica deportiva.
Uno de los factores a tener en cuenta en la forma de trabajo que tiene el tendón en la gran variedad de desviaciones en el eje longitudinal del mismo teniendo en cuenta las variaciones anatómicas del apoyo, tanto estático como dinámico, como por ejemplo en los distintos tipos de pie.
Todos los estudios realizados en laboratorio con respecto a las propiedades del tendón en sí y a su actividad en los trabajos de poleas realizados se efectúan con un eje vertical que sería ideal, en el cual las fuerzas se encuentran repartidas equitativamente en todo el ancho y espesor del tendón.
Estos estudios traspolados a la vida diaria sirven de base pero requieren un ajuste a cada uno de los deportistas que se evalúen. Es así que, en el tendón de Aquiles, varían las fuerzas en su parte externa y/o interna según se tenga un pie con arco normal, pie plano con retro-pie varo o valgo o bien pie cavo. A su vez se observan cambios según el calzado utilizado y las variaciones del terreno.
Etiopatogenia
Si bien debido al gran uso del tendón de Aquiles en movimientos involucrados en ejercicios de la práctica deportiva, no sólo se presentan alteraciones del mismo (desde tendinitis hasta rupturas) en deportistas sino que son de consulta habitual en el consultorio del ortopedista en pacientes con otras alteraciones. A su vez se observa que, en la mayoría de los casos, se encuentran antecedentes de distinto índole que hacen pensar que un tendón de Aquiles "sano" no se rompe. Existen por lo tanto una serie de factores que influyen de sobremanera en las patologías de dicha estructura.
La localización de las patologías en el tendón de Aquiles se limita, en su mayoría, en su región libre, es decir entre los 3 y 6 cm. proximales a su inserción en la tuberosidad del calcáneo. Si bien la ruptura del tendón de Aquiles es de aparición más frecuente en sexo masculino cabe destacar que las tendinitis del
mismo tienden a aparecer en ambos sexos casi por igual incluso con entrenamiento similar. La edad de aparición de estas patologías, con mayor frecuencia, se encuentra comprometida entre los 30 y 45 años de edad viéndose más precozmente en deportistas y sobre todo en los de fin de semana según la experiencia diaria. Una de las cosas que hacen pensar en causas predisponentes es la alta frecuencia de bilateralidad en estas patologías.
Las patologías presentadas en esta estructura en deportistas se ve mayormente en deportes como atletismo, fútbol, basquet, paddle, tenis, rugby y también en actividades como danza. Las rupturas en atletismo se ven en velocistas y saltadores y en menor grado en corredores de fondo y medio fondo. Particularmente se presentanen las salidas de sprint, aceleraciones a destiempo, piques cortos, desequilibrios o resbalones durante la actividad. En deportes de contacto como fútbol y basquet ocurren en carrreras con detenciones bruscas, cambios rápidos de dirección en avance, saltos, etc. En cuanto a las tendinitis se observan con mayor frecuencia, en casi todos los deportes como consecuencia de malos gestos deportivos, alteraciones en los ejes, uso de calzado inadecuado, enfermedades predisponentes, etc. Por todo lo expuesto es factible que el tendón de Aquiles pueda sufrir alteraciones que producen lesiones que van desde su inflamación (tendinitis) hasta las rupturas totales y/o parciales del mismo. Muchos autores toman en cuenta que las dos patologías forman parte de una secuencia presentada por la lesión del tendón de Aquiles.
La sección del tendón de Aquiles, desde el punto de vista anatomo-patológico, debe distinguirse entre recientes y antiguas pudiendo fijarse el límite entre ambas en los 15 días de evolución. A su vez las recientes pueden ser totales o parciales.
En referencia al tratamiento de estas afecciones se debe hacer hincapié en la prevención de este tipo de patología con un buen estudio de las alteraciones del apoyo y con la indicación de un calzado adecuado para la práctica deportiva específica.
Una vez que se presentan las tendinitis se debe pensar que esta no es la patología completa sino que es un estudio evolutivo que llevará a la sección del tendón en más del 25% según distintas publicaciones. Es por esto que se debe tratar agresivamente y extremar los cuidados hasta una recuperación completa con la corrección de los defectos de apoyo y ejes controlados. Como tratamiento standard se puede seguir el siguiente esquema:
1 - examen de laboratorio de rutina
2 - tratamiento anti-inflamatorio general
3 - reposo
4 - realce a nivel del talón según deseje
5 - bota corta de yeso en equino con o sin apoyo según la magnitud
6 - infiltración con corticoesteroides (NO RECOMENDABLE)
7 - cirugía (video-asistida y de invasión mínima)
8 - tratamiento fisioquinésico (Ultrasonido)
9 - evaluación del pie y calzado
En caso de secciones agudas totales, si bien hay descriptas gran cantidad de técnicas quirúrgicas a cielo abierto, el autor recomienda la técnica publicada por MA y GRIFFITH para la reparación percutánea de la rotura aguda de tendón de Aquiles modificada con el uso de videoasistencia e instrumental utilizado en artroscopía quirúrgica.
MATERIAL Y METODO
Se presenta un estudio realizado en pacientes portadores de sección completa de tendón de Aquiles que fueron tratados mediante la tenorrafía percutánea, según técnica descripta por Ma y Griffith, video asistida.
Se presenta una serie de 18 pacientes, 16 varones y 2 mujeres, que presentaron sección completa de tendón de Aquiles asistidos entre enero de 1998 y junio de 1999 con la técnica descripta y un seguimiento promedio de 22 meses (rango entrel2 y 32). El promedio de edad fue de 43.5 años con un rango de 31 a 52 anos. 14 fueron en ocasión de la práctica deportiva y el resto en condicuiones laborales o cotidianas. Los pacientes fueron inmovilizados con valva de yeso en equino sin apoyo, se realizaron los exámenes prequirúrgicos de rutina y fueron intervenidos quirúrgicamente antes de los 3 días de producida la lesión. Todos los pacientes fueron tratados en forma ambulatoria, realizándose el primer control postoperatorio dentro de las 48 y 72 hs. Se lo citó al 10° día donde se realizó curación de las heridas y el retiro de puntos. Próximo control a las 4 semanas donde se realizó el cambio de yeso a posición funcional tolerada y se indica carga parcial con muletas, según confort, por otras 2 semanas cuando se retiró el yeso y se indica calzado normal. Se realizó tratamiento fisiokinésico y educación acerca de la elongación adecuada pre y pos actividad física.
Los pacientes fueron autorizados a comenzar la práctica deportiva luego de 8 meses de postoperatorio encontrándose asintomáticos. Durante la evolución se realizaron controles ultrasonográficos.
Se realizó al ano de la cirugía una entrevista para evaluar los resultados obtenidos. Se confeccionó una tabla en la cual se tomaron en cuenta items tanto objetivos como subjetivos a los cuales se le asignó un puntaje.

La técnica original descripta por Ma y Griffith, consiste en realizar la sutura percutánea del tendón de Aquiles bajo anestesia local o bloqueo, con el paciente en decúbito ventral por medio de incisiones de no más de 1 cm de longitud cada una. Una vez identificado el hiato de la lesión se realizan 4 incisiones en puñalada (según la literatura española) aproximadamente a 2.5 cm. a proximal de la lesión y otras 2 a nivel del extremo distal del tendón de Aquiles restante. Por estas incisiones se realiza disección roma para liberar la vaina tendinosa subyacente del tejido subcutáneo y a continuación se pasa una sutura no reabsorbible N° 1 enhebrada en una aguja recta.
Se comienza desde la incisión punzante externa a través del cuerpo del tendón, para que salga por la incisión punzante interna con una aguja recta insertada en cada extremo de la sutura pasada. Los extremos de estas agujas se cruzan hacia distal por el cuerpo del tendón en su extremo proximal saliendo por los orificios restantes en la región proximal.
Luego con uno de los extremos en dirección distal y por el tejido celular se pasa la sutura hasta la incisión homolateral en el colgajo distal. Luego se atraviesa el tendón en la parte distal saliendo por la incisión contralateral. Se dirige la sutura hacia proximal por el tejido celular saliendo por la incisión en la que se encuentra el otro extremo de la sutura. Se constata el buen anclaje de las mismas. Se coloca el pie en equino anudándose en esta posición.
Existen autores que no realizan esta técnica debido a que refieren que al realizar la sutura cabo a cabo en forma percutánea esta unión se efectúa a nivel del tejido más desvitalizado del tendón lo que produce una cicatriz débil y la misma da lugar a un alargamiento del tendón que afectaría la biomecánica del mismo. Hasta aquí se describió la técnica original. La modificación que se realiza permite bajo visión directa, regularizar los cabos del tendón, retirar el tejido desvitalizado y realizar un lavado de la región. Las modificaciones que se presentan son:
Una vez realizada la preparación del paciente, bajo anestesia local con sedación consciente o bloqueo selectivo se coloca manguito hemostático. Se identifica el hiato y se realiza infiltración con solución fisiológica en caso de realizar el procedimiento con manguito hemostático o solución con epinefrina en caso de no utilizarlo. De este modo conformamos, por medio de la disección que se produce por la presión ejercida por el líquido, una cavidad que permite el mejor ingreso al hiato. Se realizan primero sólo dos incisiones, las que se encuentran a proximal de éste por sobre el límite distal del cabo proximal, una interna y otra externa, por donde se efectúa la video-asistencia y la introducción de instrumental. Una vez evacuado el hematoma existente se comienza a realizar el debridamiento y regularización de los muñones del tendón por medio de elementos motorizados (shaver), luego se procede a realizar los otros portales y se realiza el paso de las suturas como en la técnica original.
Se confecciona una bota corta de yeso sin apoyo que llevará por término de 4 semanas tras lo cual se pasará a un yeso en posición funcional con apoyo por otras 4 semanas en la técnica original, cosa que hemos reducido a 2 semanas en nuestro procedimiento. Luego de esto se colocarán realce progresivos en el calzado por tiempo aproximado de 4 semanas.
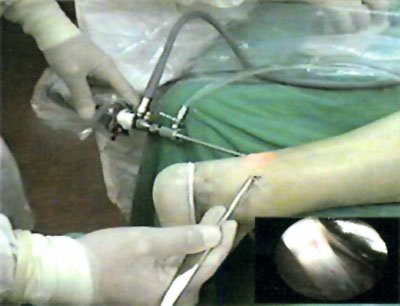
Foto 1: Posición del paciente y portales de trabajo

Foto 2: Regularización con saber
Foto 3: Plantar delgado

Foto 4: Tejido desvitalizado
RESULTADOS
De la serie en estudio, el 100% presentó resultado excelente/bueno al cabo de los 12 meses de realizada la cirugía. Sólo un paciente no retornó a su actividad deportiva habitual por presentar, en forma concomitante con el tratamiento de rehabilitación, infarto agudo de miocardio. Los pacientes presentaron un alto grado de conformidad con la técnica empleada, sobre todo un paciente que presentaba cirugía previa del tendón contralateral, con tenorrafía a cielo abierto de 3 años de evolución.
El puntaje obtenido fue en todos los casos superior
a 10 puntos de la evaluación realizada. Solo se excluyó al paciente que no retornó a la actividad deportiva previa debido a la enfermedad concomitante, pero es de notar que su puntaje fue de 13 puntos, es decir que el resultado obtenido sin este item igual permitiría incluirlo entre los resultados excelente-/bueno.
CONCLUSIONES
De lo expuesto se desprenden las siguientes conclusiones:
- La técnica empleada es de fácil realización ya que se utiliza el instrumental de artroscopía básico.
- Se obtuvieron excelentes y buenos resultados en el 100% de los casos.
- Se mejora el tejido de los muñones del tendón de Aquiles para su mejor afronte.
- Se elimina el tejido desvitalizado, bajo visión asistida.
- Se evita el alargamiento que, según algunos autores, se produce con la técnica original de Ma y Griffith.
- Se mejora la técnica original sobre los puntos de crítica.
- Se redujo el tiempo de inmovilización.
- Los pacientes, en el 100% de los casos, se encontraron satisfechos tanto con los resultados funcionales como los estéticos obtenidos.
BIBLIOGRAFIA
- Amer O, Lindholm A, Orell S: Histologic changes in subcutaneous rupture of the Achiles tendon. A study of 74 cases. Acta Shirurgica Scandinavica 1958/1959; 116:484-490.
- Amer O, Lindholm A, Lindvall N: Subcutaneous rupture of the Achilles tendon. A new roentgendiagnostic method. Acta Chirurgica Scandinavica 119; 523525, 1960.
- Astrom M, Rausing A: Chronic achilles tendinoplasthy. Clin Orthop Rel Res 316,pp151-164,1995.
- Barfred T: Kinesiological comments on subcutaneous ruptures of the Achilles tendon. Acta Orthopaedica Scandinavica 1971a; 42: 397-405.
- Barfred T: Histology of the rat Achilles tendon before and after tendon rupture. Acta Pathologica et Microbiologica Scandinavica Section A 1971b; 79: 287292.
- Bonetti PM, Weiker GG, Andrish JT: Isobutyl cyanoacrylate as a soft tissue adhesive. An in vitro study in the rabbit. Clinical Orthopaedics and related Research 1988; 229: 241-248.
- Bosworth DM: Repair of defects in the tendo Achillis. Journal of Bone and Joint Surgery 1956; 38-A: 111-114.
- Bradley JP, Tibone JE : Percutaneous and opern surgical repairs of Achilles tendon ruptures. A comparative study. American Journal of Sports Medicine 1990; 18: 188-195.
- Carter T R, Fowler P J, Blokker C• Functional postoperative treatment of Achilles tendon repair, American Journal of Sports Medicine 1992; 20: 459-462.
- Cetti R, Christensen S E, Ejsted R, Jensen N M, Jorgensen U: Operative versus non-operative treatment of Achilles temdon rupture. A prostective randomized study and review of the literature. American Journal of Sports Medicine 1993;21:791-799.
- Chan B, Chan K M, Maffulli N, Webb S, Lee K K H. Effect of basic fibroblast growth factor. An in vitro study of tendon healing. Clinical Orthopaedics and Related research 342: 239-247, 1997.
- De Maio M, Paine R, Drez D: Achilles tendinitis. Orthopaedics, vol 18-2.195-204,1995.
- Enwemeka G S: Inflammation, cellularity and fibrillogenesis in regenerating tendon: implication for tendon rehabilitation. Physical Therapy 1989;69:816825.
- Fox J M, Blazina M E, Jobe F W, Kerlan R K, Carter V S, Shields C L Jr, Carlson G J: Degeneration and rupture of the Achilles tendon. Clinical Orthopaedics and related research 1975; 107:221-224.
- Gerich T G, Fu F H, Robbins P D, Evans C H. Prospects for gene therapy in sports medicine. Knee Surgery, Sports Traumatology, Arthroscopy 1996; 4: 180-187.
- Jacobs D, Martens M, Van Audekercke, Mulier J C. Mulier F: Comparison of conservative and operative treatment of Achilles tendon rupture. American Journal of Sports Medicine 1978; 6: 107-111.
- Jessing P, Hansen E: Surgical treatment of 102 Achilles tendon ruptures-sutures or tenontoplasty. Acta Chirurgica Scandinavica 1975;141:370-377.
- Jozsa L, Kvist M, Balint B J, Reify A, Jarvines M, Letho M, Barzo M: The role of recreational sports activity in Achilles tendon rupture. A clinical, pathoanatomical, and sociological study of 292 cases. American Journal of Sports medicine 1989b; 17:338-343.
- Kannus P, Jozsa L. Histopathological changes preceding spontaneous rupture of a tendon. journal of Bone and Joint Surgery (American Volume) 1991;73A:1507-1525.
- Kvist M, Jarvinin M: Clinical, histochemical and biomechanical features of repair of muscle and tendon injuries. International Journal of Sports Medicine 1982; 3: 12-14.
- Kvist H, Kvist M, The operative treatment of chronic calcneal paratenonitis. Journal of Bone and Joint Surgery (British Volume) 1980; 62B: 353-357
- Langergren C, lindholm A.: Vascular distribution in the Achilles tendon. An angiographic and microradiographic study. Acta Chirurgica Scandinavica 1958/1960; 116: 491-495.
- Lindholm A B: A new method of operation in subcutaneous rupture of the Achilles tendon. Acta Chir Scand 1959; 117: 261-264.
- Ma G W C, Geiffith T G: Percutaneous repair of acute closed rupture of Achilles tendon. A new technique. Clinical orthopaedics and related Research 128; 247-253, 1977.
- Maffulli N Ultrasound of the Achilles tendon after surgical repair: morphology and function. British journal of Radiology 68: 1372-1373, 1995.
- Maffulli N. Clinical tests in sports medicine: more on Achilles tendon. British Journal of Sports Medicine 30: 250, 1996.
- Maffulli N, Dymond N P, Regine R: Surgical repair of ruptured Achilles tendon in sportsmen and sedentary patients: a longitudinal ultrasound assessment. International Journal of Sports medicine 11: 78-84, 1990.
- Mandelbaum B R, Myerson M S, Foster R: Achilles tendon ruptures. A new method of repair, early range of motion, and functional rehabilitation. American Journal of Sports Medicine 1995; 23: 392-395.
- Maquirriain J: Tratamiento quirúrgico endoscópico de los trastornos crónicos del tendón de Aquiles Rev Argentina de Artroscopía. Vol 4, N°2,pp56-61, 1997.
- Maquirriain J, Megey P, Santamarta L: Valor de la RMN en la evaluación de la patología del tendón de Aquiles. Rev. Argentina de Artroscopía. Vol 6,N°1, pp34-38. 1999.
- 0 Brien T: The needle test for complete rupture of the Achilles tendon. Journal of Bone and Joint Surgery (American Volume) 66: 1099-1101, 1984.
- Rantanen J, Hurme T, Paananen M. Immobilization in neutral versus equinus position after Achilles tendon repair. A review of 32 patients. Acta Orthopaedica Sacandinavica 1993; 64: 333-335.
- Solvebom S A, Moberg A Immediate free ankle motion after surgical repair of acute Achilles tendon rjuptures. American Journal of Sport Medicine 1994; 22: 607-610.
- Thompson T C, Doherty J C: Spontaneous rupture of the Achilles tendon: a new clinical diagnostic test. Journal of Trauma 2: 126-129, 1962.
Para Optar a Miembro Titular
Sanatorio Quilmes S. A.Hospital Zonal General de
Agudos Evita Pueblo
maiza@instrumed. net. ar
