Eficacia del test de aprehensión - Test de recolocación y Artro RNM para el diagnóstico de la inestabilidad anterior de hombro
Dr. Pablo Narbona, Dr. Mauro Minig, Dr. Ignacio Masquijo, Dr. Gonzalo Teijeiro, Dr. Guillermo José Allende
RESUMEN: Introducción: No existen estudios que evalúen en conjunto el examen físico y la artroresonancia para afirmar su complementariedad, en la eficacia o no del diagnóstico de la inestabilidad anterior de hombro. Objetivo: Determinar la precisión diagnóstica para la inestabilidad anterior de hombro del test de aprehensión (TA) y test recolocación (TR) con o sin artroresonancia (ArtroIRM) Diseño del estudio: Estudio de evidencia diagnóstica nivel III. Material y métodos: 52 pacientes conformaron el grupo de estudio con inestabilidad anterior de hombro y 30 pacientes el grupo control con otra inestabilidad de hombro. Se analizaron la sensibilidad (SEN), especificidad (ESP), VPP (valor predictivo positivo) y VPN (valor predictivo negativo) y exactitud diagnóstica por sí solos y combinados para los test diagnósticos tomando a la artroscopia como patrón de referencia. Resultados: La sensibilidad fue para la ArtroIRM 88,5%, Test de Recolocación 80,8% y TA 75%. El TR y el TA tuvieron una baja especificidad, 20% y 40% respectivamente, comparado con la ArtroIRM (90%). La exactitud diagnóstica de la ArtroIRM fue 89%, el TA 62,2% y el TR 58,5%. La ESP y VPP de la combinación de TA + TR fue de 43,3% y 68,5%, del TA + ArtroIRM fue de 71,2% y 90% y del TR + ArtroIRM de 75% y 90% respectivamente. Conclusión: en pacientes menores de 45 años que consultan por dolor o inestabilidad de hombro sin antecedente de luxación el test de recolocación predice un hombro inestable, y debería realizarse siempre ArtroRMN para el diagnóstico de inestabilidad anterior de hombro.
ABSTRACT: Introduction: There are no studies that assess the overall physical examination and artro-MRI to assert its complementarity, effectiveness or not to diagnosis anterior shoulder instability. Objective: To determi- ne if the combination of relocation test, apprehension test and arthro-MRI increases the diagnostic accuracy of anterior shoulder instability. Material and Method: The study group was 52 patients with anterior shoulder instability, and as control group, 30 patients with another type of shoulder instability. Sensitivity, specificity, and diagnostic accuracy of apprehension test, relocation test, arthro-MRI and their different possible combinations were calculated, taking arthroscopy as gold standard. Result: Sensitivity was for arthro-MRI 88,5%, relocation test 80,8% and apprehension test 75%. Apprehension test and relocation test had a low specificity 40% y 20% respectively compared with arthro-MRI 90%. Diagnostic accuracy was 89% for arthro-MRI, 62,2% for apprehension test and 58,5% for relocation test. Specificity and positive predictive value when combining relocation and apprehension tests was 43,3% and 68,5%, apprehension test with arthro-MRI was 71,2% and 90%; and re- location combined with arthro-MRI was 75% and 90% respectively. Conclusion: Patients younger than 45 years old consulting for pain or shoulder instability without a history of shoulder dislocation the relocation test pre- dicts a shoulder instability but should always do an arthro-MRI to diagnose anterior shoulder instability. Level of Evidence: Study of diagnostic research Level III.
Key Words: Anterior instability – Apprehension test – Relocation test – Arthro-MRI
INTRODUCCION
La articulación glenohumeral al ser la de mayor movilidad, se convierte en la articulación más inestable del cuerpo. La incidencia de luxación es del 1,7% de la población general (1) y representa entre el 40 y el 50 % de todas las luxaciones (2), siendo la luxación anterior la más frecuente (96%) (3).
Perthes (1906) (4) y Bankart (1923) (5) describieron que las anormalidades anatómicas responsables de la inestabilidad anterior eran la separación del labrum y cápsula del borde de la cavidad glenoidea. El diagnóstico de la inestabilidad anterior del hombro se basa principalmente en la historia personal del paciente y el examen físico (6,7). Muchos pacientes llegan a la consulta relatando historia de dolor o inestabilidad de hombro de larga evolución con episodios traumáticos de luxación; pero también es frecuente la consulta por sintomatología más leve productora de incapacidad relativa para actividades deportivas y de la vida diaria principalmente en pacientes menores de 45 años. Es en estos últimos en quienes el examen físico y el diagnóstico por imágenes adquieren un rol importante para la correcta evaluación de la inestabilidad de hombro. Si bien se han estudiado diferentes maniobras que ayudan al diagnóstico clínico de la inestabilidad de hombro, de todas ellas el test de aprehensión y de recolocación han demostrado ser los de mayor utilidad (8,9).
La artroresonancia es otro método de diagnóstico de gran utilidad ya que nos permite tanto la visualización de estructuras óseas como de estructuras blandas (10,15).
En la actualidad no existen estudios que evalúen en conjunto el examen físico y la artroresonancia para afirmar su complementariedad, sobre uso o ineficacia para el diagnóstico de inestabilidad anterior de hombro.
El objetivo de nuestro estudio es determinar la eficacia diagnóstica del test de aprehensión, el test recolocación, la artroresonancia y de la combinación de las diferentes maniobras con la artroresonancia, para el diagnóstico de la inestabilidad anterior de hombro.
MATERIAL Y METODOS
Se diseñó un estudio de evidencia diagnóstica nivel III (grupo de pacientes no consecutivos sometidos a un patrón de referencia). Entre Junio de 2005 y Junio 2008, fueron realizados 396 intervenciones artroscópica de hombro efectuadas por el mismo cirujano del departamento de cirugía de hombro en el Servicio de Ortopedia y Traumatología del Sanatorio Allende. Ciento treinta y dos, de los 396 pacientes fueron intervenidos quirúrgicamente por inestabilidad anterior de hombro; de los cuales 50 pacientes conformaron el grupo de estudio que cumplió los criterios de inclusión. El grupo control se formó con 30 de los 264 pacientes que no tuvieron inestabilidad anterior de hombro y que cumplieron los criterios de inclusión.
Los criterios de inclusión fueron pacientes de ambos sexos, menores de 45 años, que se le practicó una artroresonancia pre-operatoria en el Sanatorio Allende, con lesión comprobada por artroscopia.
Los criterios de exclusión fueron pacientes con datos incompletos en la historia clínica, ruptura del manguito rotador, artroresonancia realizada en otra institución, más de 6 meses entre la realización de la artroresonancia y la artroscopia, artroresonancia defectuosa, falta de videos y/o imágenes intra-operatorias.
Se registró de cada paciente datos demográficos, examen físico (por un mismo observador), hallazgos imagenológicos en artroresonancia y en la artroscopía del archivo digital individual de cada paciente.
El primer test clínico que se efectuó fue una modificación del test de aprehensión anterior descrito por Rowe and Zarins (16) (Fig.1), con el paciente en decúbito dorsal, hombro en 90 grados de abducción y máxima rotación externa. El test fue positivo cuando el paciente refirió aprehensión o dolor.
El segundo test clínico que se realizó fue el test de recolocación descrito por Jobe y col (8) (Fig. 2), con el paciente en decúbito dorsal, hombro en 90 grados de abducción y rotación externa hasta que el paciente refiera dolor o inestabilidad, se estabiliza la cabeza humeral con una fuerza en dirección posterior, considerándose positivo cuando desaparece la sintomatología producida por el test de aprehensión.
La artrografía fue realizada 30 minutos antes de hacer la resonancia. Se colocó intra-articular 12cc de Gadolineo en una dilución de 1/100 de solución fisiológica. Esto fue realizado usando una aguja punción lumbar # 22, vía anterior con guía radioscópica después de realizar asepsia de la piel y administración local de lidocaina. No se registró ninguna complicación. La resonancia se generó con un equipo Phillips Intera de 1,5 T con 5 cortes. Cuatro cortes en T1 Fat Sat / SE (coronal, sagital, axial y abducción-rotación externa del hombro) con supresión grasa, tiempo de repetición de 689 milisegundos, tiempo de eco de 15 milisegundos, número de excitaciones de 4, grosor de corte de 3 milímetros, duración de 4,12 minutos, campo de visión de 160 milímetros y tamaño de matriz de
256x512. Un corte en T2 Fat Sat / SE (coronal) con supresión grasa, tiempo de repetición de 4506 milisegundos, tiempo de eco de 60 milisegundos, número de excitaciones de 3, grosor de corte de 3 milímetros, duración de 3,22 minutos, campo de visión de 180 milímetros y tamaño de matriz de 256x512.
Las artroresonancias fueron evaluadas por un médico radiólogo con 11 años de experiencia, de los cuales 7 años con artroresonancia, quien no tenía disponible los resultados de la artroscopía, de los primeros informes de las artroresonancias ni de las pruebas semiológicas.

Figura 1: Test de Aprehensión
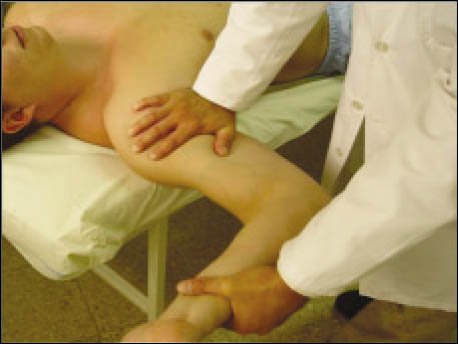
Figura 2: Test de Recolocación
El análisis estadístico se realizó con el programa EPIDAT. Se evaluaron el test de aprehensión, el test de recolocación y la artroresonancia con el objetivo de determinar su sensibilidad y especificidad, VPP (valor predictivo positivo) y VPN (valor predictivo negativo), tasa de probabilidad positiva y negativa y exactitud diagnóstica por sí solos y combinados pa- ra el diagnóstico de la inestabilidad anterior, tomando a la artroscopia como patrón de referencia o gold standard.
RESULTADOS
En el grupo de estudio el rango etario fue de 16 a 45 años, con promedio de edad de 26,84 años; 50 pacientes (96,15%) fueron de sexo masculino y 2 pacientes (4,85%) fueron de sexo femenino; 3 pacientes (8,3%) tenían inestabilidad anterior pura y 33 pacientes (91,7%) presentaban lesiones asociadas con o sin variantes anatómicas. (Tabla 1); el tiempo promedio entre la realización de la artroresonancia y la cirugía fue de 5 meses.
En el grupo control el rango etario fue de 15 a 44 años, con un promedio de edad de 30,5 años; 18 pacientes (60%) fueron de sexo masculino y 12 pacientes (40%) fueron de sexo femenino; la cirugía artroscópica fue realizada en promedio 4 meses después de la artroresonancia. Presentaban lesión SLAP (Lesión labrum superior antero-posterior en relación a la inserción de la porción larga del bíceps) y/o inestabilidad posterior de hombro sin patología del manguito rotador (Tabla 1).
El análisis de los tres métodos de diagnósticos evaluados individualmente se expresa en la Tabla 2. La mayor sensibilidad fue obtenida con la artroresonancia (88,5%) y con el test de recolocación (80,8%) siendo menor la sensibilidad del test de aprehensión con un 75%; en cuanto a la especificidad de los métodos evaluados el test de recolocación y de aprehensión tuvieron una baja especificidad, 20% y 40% respectivamente, comparado con la artroresonancia que tuvo un 90% de especificidad para el diagnóstico de la inestabilidad anterior de hombro. La exactitud diagnóstica obtenida con la artroresonancia fue mayor con un 89%, comparando con el test de recolocación (58,5%) y el test de aprehensión que fue del 62,2%.
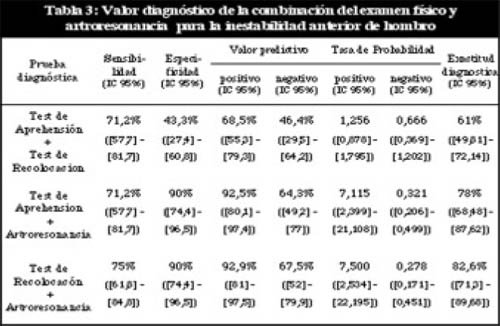
El análisis de la combinación de los diferentes test diagnósticos evaluados se resumen en la Tabla 3. La especificidad y VPP de la combinación de Test de aprehensión más artoresonancia fue de 90% y 92,5% y del Test de recolocación más artroresonancia de 90% y 92,9% respectivamente. La combinación del Test de aprehensión más Test de recolocación aumentó la especificidad al 43,3% comparándola con el 40% y 20% de las mismas por separado.

Cuadro de grupos


DISCUSION
Nuestro estudio muestra que la artroresonancia es el método diagnóstico más específico para inestabilidad anterior de hombro y ésta no mejora si es combinada con pruebas diagnósticas del examen físico en pacientes sin antecedentes de luxación anterior de hombro.
En los test del examen físico los resultados fueron más sensibles que específicos comparándolos con los obtenidos por Lo y col (17) tomando como va- lor positivo dolor o aprehensión. Lo (17) obtuvo en el test de aprehensión una sensibilidad de 53% (75% en nuestro estudio) y una especificidad de 99% (40%); para el test de recolocación una sensibilidad de 46% (80,8%) y una especificidad de 54%(20%). Según Farber y col (18), la combinación del test de aprehensión más test de recolocación son específicas (98%) pero no sensibles (81%). Nuestro datos muestran lo contrario, con una sensibilidad del 71,2% con una especificidad del 43,3%. Esta diferencia puede deberse a que en nuestro estudio el examen físico fue comparado con un grupo control sin ruptura del manguito rotador, en contraste con los estudios de Lo (17) y Farber (18). El test de recolocación con una sensibilidad de 80,8% y una especificiadad de 20% nos indicaría la presencia de un hombro inestable en pacientes sin ruptura de manguito rotador.
El test de aprehensión y el test de recolocación no especifican la dirección de la inestabilidad comparando un grupo estudio con inestabilidad anterior con un grupo control con otra dirección de la inestabilidad. El test de aprehensión considerado como positivo solo la aprehensión y no el dolor probablemente identifique lesión extensas del labrum anterior o del ligamento glenohumeral inferior pero oculte lesiones leves productoras de dolor. Comparado nuestros datos con los de Waldt y col23 las diferencias no son tan marcadas. Ellos publicaron una sensibilidad para artroresonancia del 88% y un especificidad del 91% mientras que en nuestro estudio hallamos valores de 88,5% y 90% respectivamente. No demostramos aumento de la presión diagnóstica al combinar examen físico más artroresonancia.
Tuvimos factores que condicionaron nuestros resultados. El grupo que estudiamos no poseía solamente inestabilidad anterior de hombro, sino que también presentaban inestabilidad posterior, lesión SLAP, laxitud ligamentaria y variantes anatómicas. También el problema inherente a todo estudio caso-control es la selección del grupo control, ya que este no es un grupo ideal, el cual no tiene patología de hombro y es sometido a artroscopia. Encontrar este grupo es muy difícil y podría ser poco ético. Señalaremos también que no incluimos en nuestro estudio los test de cajón anterior, test “surprise” ni el test de relajación (7,17,24).
De todo lo antes dicho podríamos concluir que en pacientes menores de 45 años que consultan por dolor o inestabilidad de hombro sin antecedente de luxación el test de recolocación predice un hombro inestable, y debería realizarse siempre ArtroRMN para el diagnóstico de inestabilidad anterior de hombro.
BIBLIOGRAFIA
- Hovelius L. Incidence of shoulder dislocation in Sweden. Clinical Orthopaedics and Related Research; (166): 127-131, 1982.
- Kazar B, Relovszky E. Prognosis of primary dislocation of the shoulder. Acta Orthop Scand;40:216-224,1969.
- Goss TP. Anterior glenohumeral instability. Orthopedics; 11(1): 87-95, 1988.
- Perthes G. Uber operationen bei habitueller schulterluxation. Deutsche Zeitschrift für Chirurgie; 85:199–227,1906.
- Bankart ASB. Recurrent or habitual dislocation of the shoulder joint. British Medical Journal;2:1132–1133,1923.
- Tzannes A, Murrell GA. Clinical examination of the unstable shoulder. Sports Med;32:447-457, 2002.
- Silliman JF, Hawkins RJ. Classification and physical diagnosis of instability of the shoulder. Clin Orthop Relat Res;291:7-19, 1993.
- Jobe FW, Kvitne RS, Giangarra CE. Shoulder pain in the overhand or throwing athlete. The relationship of anterior instability and rotator cuff impingement. Orthop Rev;18:963-975, 1989. Erratum in: Orthop Rev;18:1268, 1989.
- Rowe CR, Zarins B. Recurrent transient subluxation of the shoulder. J Bone Joint Surg Am;63:863-872,1981.
- Chandnani VP, Yeager TD, DeBerardino T, Christensen K, Gagliardi JA, Heitz DR, Baird DE, Hansen MF. Glenoid labral tears: prospective evaluation with MR imaging, MR arthrography, and CT arthrography. AJR Am J Roentgenol; 161:1229–1235, 1993.
- Magee T, Williams D, Mani N. Shoulder MR arthrography: which patient group benefits most. AJR Am J Roentgenol;1.183:969–974, 2004.
- Palmer WE, Brown JH, Rosenthal DI. Labral ligamentous complex of the shoulder: evaluation with MR arthrography. Radiology; 190:645–651, 1994.
- Palmer WE, Caslowitz PL. Anterior shoulder instability: diagnostic criteria determined from prospective analysis of 121 MR arthrograms. Radiology 197:819–825, 1995.
- Parmar H, Jhankaria B, Maheshwari M, Singrakhia M, Shanbag S, Chawia A, Deshpande S. Magnetic reso- nance arthrography in recurrent anterior shoulder instability as compared to arthroscopy: a prospective comparative study. J Postgrad Med 48:270–273, 2002.
- Sano H, Kato Y, Haga K, Itoi E, Tabata S. Magnetic resonance arthrography in the assessment of anterior instability of the shoulder: comparison with double- contrast computed tomography arthrography. J Shoulder Elbow Surg 5:280–285, 1996.
- Rowe CR, Zarins B. Recurrent transient subluxation of the shoulder. J Bone Joint Surg Am;63:863-872,1981.
- Lo IK, Nonweiler B, Woolfrey M, Litchfield R, Kir- kley A. An evaluation of the apprehension, relocation, and surprise tests for anterior shoulder instability. Am J Sports Med;32:301-307, 2004.
- Farber AJ, Casillo R, Clough M, Bahk M, McFarland EG. Clinical assessment of three common tests for traumatic anterior shoulder instabilitiy. J Bone Joint Surg Am;88A: 1467-1474; 2006.
- Park HB, Yokota A, Gill HS, et al. Diagnostic accu- racy of clinical tests for the different degrees of subacromial impingement syndrome. J Bone Joint Surg Am 2005;87:1446–55.
- Murrell GA, Walton JR. Diagnosis of rotator cuff tears. Lancet 2001;357:769–70.
- Walch G, Boulahia A, Calderone S, et al. The ‘drop- ping’ and ‘hornblower’s’ signs in evaluation of rotator-cuff tears. J Bone Joint Surg Br 1998;80:624–8.
- Hertel R, Ballmer FT, Lombert SM, et al. Lag signs in the diagnosis of rotator cuff rupture. J Shoulder El- bow Surg 1996;5:307–13.
- Waldt S, Burkart A, Imhoff AB, Bruegel M, Rummeny EJ, Woertler K. Anterior Shoulder Instability: Accuracy of MR Arthrography in the Classification of Anteroinferior Labroligamentous Injuries. Radiology 237:578–583, 1995
- Gross ML, Distefano MC. Anterior release test. A new test for occult shoulder instability. Clin Orthop Relat Res;339:105-108, 1997.
Servicio Ortopedia y Traumatología
Sanatorio Allende - Hipólito Irigoyen 384
CP5000- Córdoba, Argentina. Tel. 0351 – 4269201
Contacto o correspondencia
Dr. Pablo Narbona - Sanatorio Allende
Hipolito Irigoyen 384 - 5000 Cordoba - Argentina
e-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.- Tel: 0351-4269201
