ARTROSCOPIA | VOL. 18, Nº 1 : 37-43 | 2011
ARTICULO ORIGINAL
Tratamiento Artroscópico de las Fracturas del Platillo Tibial Externo: Resultados y Evaluación de Lesiones Asociadas
Dr. Eduardo Abalo, Dr. Emilio Corinaldesi, Dr. Norberto Pinotti, Dr. Fernando Rodriguez Castells
CEMIC (Centro de Educación Médica e Investigaciones Clínicas)
RESUMEN
Objetivo: El objetivo de este trabajo fue evaluar retrospectivamente los resultados funcionales y radiográficos de una serie de pacientes con fractura de platillo tibial externo, tratados mediante una osteosíntesis percutánea con asistencia artroscópica, y analizar la incidencia de lesiones asociadas en la rodilla y su relación con el tipo de fractura. // Material y Métodos: Se analizaron retrospectivamente 19 pacientes con fractura de platillo tibial externo, tratados mediante reducción y osteosíntesis bajo asistencia artroscópica. 10 pacientes fueron del sexo femenino y 9 masculinos, con una edad promedio de 42 años. El seguimiento mínimo fue de 12 meses. Los pacientes fueron evaluados funcionalmente según la escala del Comité de Documentación Internacional de la Rodilla (IKDC), y radiológicamente según la escala de Rasmussen. Se analizaron los archivos informáticos y las historias clínicas de la institución para determinar las lesiones asociadas intraarticulares. // Resultados: 12 pacientes presentaron lesiones asociadas, de las cuales: 8 fueron ruptura del menisco externo, 2 del ligamento cruzado anterior, 3 del ligamento colateral medial y una del menisco interno. No se encontró una asociación directa entre un determinado patrón de fractura y una lesión específica. 17 pacientes tuvieron un resultado excelente o bueno en la evaluación radiológica, y 18 pacientes tuvieron como resultado una rodilla normal o cerca de lo normal en la evaluación funcional. // Conclusión: La reducción y osteosíntesis bajo asistencia artroscópica de la fractura del platillo tibial nos permitió diagnosticar y tratar las lesiones asociadas articulares, y obtener resultados radiológicos y funcionales aceptables.
ABSTRACT
The aim of our study was to evaluate the results of lateral tibial plateau fractures treated with arthroscopically assisted percutaneous osteosynthesis and assesses the frequency of soft tissue injury according to the fracture patterns. Nineteen patients (9 men and 10 women) with a mean age of 42 years underwent arthroscopically osteosynthesis to repair tibial plateau fractures. The mean follow-up period was 31 (range 12–75) months, and we evaluated the patients using Rasmussen’s radiologic criteria and IKDC. Arthroscopic findings for associated soft tissue injuries were recorded and soft tissue injury was analyzed. Twelve out of 19 patients showed associated intra-articular lesion. We observed eight patients with a lateral meniscus tear, two anterior cruciate ligament, three medial collateral ligament and one medial meniscus tears. Seventeen cases had an excellent or good result in Rasmussen’s score and according to the International Knee Documentation Committee score eighteen knees showed a normal or near normal result. No significant association was noted between fracture type and incidence of soft tissue injury. Arthroscopically assisted treatment of lateral tibial plateau fractures yields satisfactory results and can be accepted as an alternative and effective method for the treatment of lateral tibial plateau fractures.
INTRODUCCIÓN
Las fracturas de platillo tibial son lesiones complejas de difícil manejo, que pueden causar severas consecuencias si no son tratadas de forma adecuada. Se producen por un mecanismo de varo-valgo forzado de la rodilla con carga axial, afectando el platillo tibial externo en el 65-70% de las veces, según distintas publicaciones.1, 6
El tratamiento de estas fracturas intraarticulares está orientado a restaurar la congruencia articular con una fijación estable que permita la movilidad inmediata de la rodilla. Se han descripto en la literatura varias alternativas en el tratamiento de dichas fracturas incluyendo el conservador, la fijación externa, la reducción abierta y osteosíntesis, y la osteosíntesis percutánea asistida artroscopicamente.2, 4, 6, 7 Este último método ofrece distintas ventajas en comparación con otras técnicas quirúrgicas, como el menor daño de las partes blandas, la visualización directa de la superficie articular que permite obtener una reducción más anatómica de la fractura, y la posibilidad de diagnosticar y tratar lesiones meniscales o ligamentarias concomitantes.3, 6, 8, 16
Si bien distintos estudios previos han reportado una alta incidencia de lesiones asociadas en la rodilla, a las fracturas del platillo tibial, no se ha podido determinar una asociación directa entre un determinado patrón de fractura y una lesión ligamentaria o meniscal específica.6, 17, 19
El objetivo de este trabajo fue evaluar retrospectivamente los resultados funcionales y radiográficos de una serie de pacientes con fractura de platillo tibial externo, tratados mediante una osteosíntesis percutánea con asistencia artroscópica, y analizar la incidencia de lesiones asociadas en la rodilla y su relación con el tipo de fractura.
MATERIAL Y MÉTODOS
Se evaluaron retrospectivamente 39 fracturas cerradas de platillo tibial, tratadas quirúrgicamente en nuestra institución desde noviembre de 2002 hasta marzo de 2009. Del total de pacientes se seleccionaron las fracturas del platillo tibial externo que recibieron como tratamiento la reducción y osteosíntesis percutánea bajo control artroscópico. Los datos fueron extraídos de los archivos informáticos de la institución y del estudio detallado de las historias clínicas de los pacientes. El grupo de estudio quedo conformado por 19 pacientes, de los cuales 10 corresponden al sexo femenino y 9 al sexo masculino, con un promedio de edad de 42 años (rango 25-63). El seguimiento mínimo fue de 12 meses, con un promedio de 31 meses (rango de 12 - 75 meses). Para la clasificación del tipo de fractura se utilizó la descripta por Schatzker y cols.,19 que las clasifica en seis grados de acuerdo al platillo involucrado y al patrón de la fractura. Las grado I: cizallamiento del platillo tibial externo, grado II: cizallamiento con hundimiento del platillo externo, grado III: hundimiento puro del platillo externo, grado IV involucran el platillo interno con 2 subgrupos: A (cizallamiento) y B (depresión), y las grado V y VI se producen por un trauma de alta energía y comprometen ambos platillos, sin y con disociación metafisaria respectivamente.
Durante el procedimiento quirúrgico los pacientes fueron colocados en posición supina bajo anestesia general. Previo a la artroscopia se realizo una evaluación clínica de la rodilla bajo anestesia y control radioscópico. Inicialmente se realizo una exploración artroscópica por los portales clásicos anteromedial y anterolateral, lo que permitió el drenaje del hematoma intraarticular, remover cuerpos libres, inspeccionar la superficie articular y diagnosticar lesiones meniscales o ligamentarias concomitantes. Posteriormente se realizo la reducción de la fractura con control artroscópico y radioscópico. En aquellos pacientes con hundimiento articular utilizamos una ventana metafisaria anteromedial para elevar la depresión de la superficie articular con un impactor y colocar injerto esponjoso, si fuese necesario (Fig. 2a, 2b y 2c). Finalmente, se realizo la osteosíntesis percutánea de la fractura con tornillos de esponjosa o canulados de 6.5 mm. para el sostén del platillo tibial externo (Fig.1c, 2e y 3b). Las lesiones intraarticulares asociadas fueron tratadas artroscópicamente luego de la fijación de la fractura (Fig. 2d). En el postoperatorio se indico una inmovilización con férula de rodilla en extensión durante cuatro semanas, y muletas sin apoyo durante seis semanas, permitiendo el apoyo parcial del miembro entre la 6ta y la 8va semana, y el apoyo total a partir de la octava semana.
Se realizaron preoperatoriamente radiografías de frente y perfil de rodilla, tomografía axial computada con reconstrucción 3D y Resonancia Magnética Nuclear, según los protocolos de estudio de la institución para fracturas de platillo tibial (Fig. 1a, 1b, 2a y 3a). 6 pacientes pertenecieron al grado I, 8 al grado II y 5 al grado III (Tabla 1).
El hundimiento o separación de la superficie articular preoperatorio medido por Tomografía Axial Computada fue de 9.9mm promedio, con un rango de 3-28 mm.
Los pacientes fueron evaluados en el último control según la escala funcional del Comité de Documentación Internacional de la Rodilla (IKDC),20 y radiológicamente según el escore de Rasmussen,21 que considera la depresión articular (3 puntos), el ancho del platillo tibial (3 puntos), la angulación varo-valgo (3 puntos) y la artrosis postraumática (1 punto), para un máximo de 10 puntos.
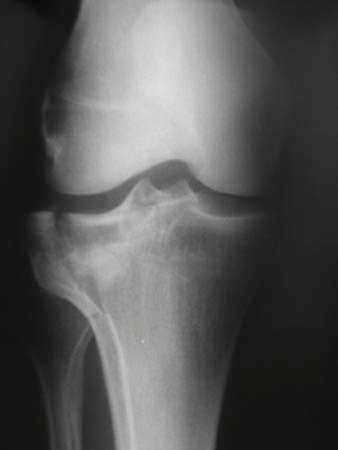
Figura 1a: Paciente de sexo masculino de 45 años de edad con fractura del platillo tibial Schatzker tipo II. Radiografía de frente de rodilla derecha.

Figura 1b: Resonancia Magnética Nuclear donde se observa el hundimiento articular con lesión del menisco externo.
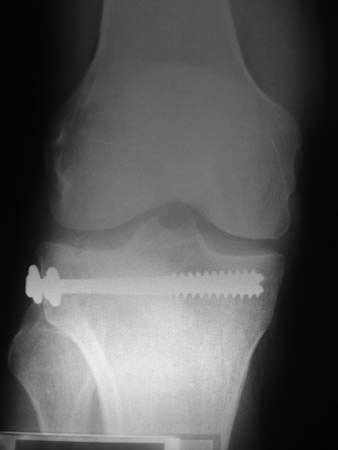
Figura 1c: Control radiográfico a los 14 meses postoperatorios.
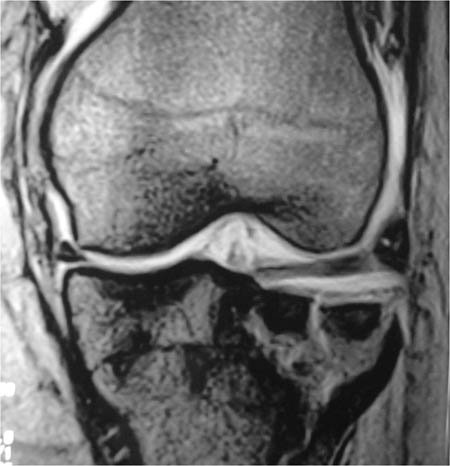
Figura 2a: Paciente de sexo femenino de 36 años de edad. Corte coronal de la Resonancia Magnética Nuclear.
RESULTADOS
El hundimiento articular en el último control postoperatorio fue de 0.7 mm promedio (rango 0-5mm). Según los criterios del escore radiográfico de Rasmussen, 10 pacientes tuvieron un resultado excelente, 7 bueno, 1 regular y 1 malo. El caso calificado como malo presento una reabsorción del injerto más un colapso de la superficie articular en el postoperatorio alejado.
De acuerdo a la evaluación funcional de la rodilla con el escore del IKDC, 12 pacientes tuvieron como resultado una rodilla normal (A), 6 pacientes una rodilla cerca de lo normal y una paciente tuvo como resultado una rodilla anormal (C) por presentar dolor e inflamación con la actividad liviana. El rango de movilidad promedio en el último control postoperatorio fue de 132°, con un rango de 115°-135°.
12 pacientes de los 19 presentaron una lesión asociada a la fractura del platillo tibial (63%) (Tabla 1), siendo la ruptura del menisco externo la más frecuente. 8 pacientes presentaron una lesión del menisco externo en forma aislada o asociada a otras lesiones. En 4 se realizo la sutura artroscópica del mismo con técnica fuera-dentro, y en los 4 restantes una menisectomía parcial artroscópica. Un paciente presento una lesión del cuerno posterior del menisco interno asociada a un esguince del ligamento lateral interno, y se realizó una menisectomía parcial interna. Dos pacientes presentaron una lesión del ligamento cruzado anterior. Un paciente, de 29 años, sufrió una ruptura del LCA por un accidente deportivo asociada a una lesión del menisco externo y del ligamento lateral interno, y el otro caso fue una avulsión de la espina anterior de la tibia en una paciente de 58 años. En el primer paciente se realizo la sutura meniscal más la reparación del LLI en agudo, y la reconstrucción diferida del LCA seis meses después de la fijación del platillo tibial y la sutura del menisco externo. La avulsión de la espina tibial fue tratada quirúrgicamente con una fijación artroscópica del fragmento en el mismo tiempo quirúrgico que el platillo tibial. Un paciente presento una lesión parcial del ligamento cruzado posterior que no requirió tratamiento quirúrgico por no presentar inestabilidad una vez consolidada la fractura. 3 pacientes presentaron una lesión completa del ligamento colateral medial, de los cuales: 1 requirió tratamiento quirúrgico y los 2 restantes cicatrizaron con la inmovilización postoperatoria. 10 pacientes requirieron el uso de injerto esponjoso impactado luego de corregir la depresión articular, en 2 casos se utilizó injerto autólogo de cresta iliaca, y en 8 casos se utilizó aloinjerto fragmentado del banco de huesos de nuestra institución.
Si bien no encontramos una asociación directa entre un determinado grado de la fractura y una lesión meniscal o ligamentaria específica (Tabla 1), en aquellos pacientes con mayor hundimiento o separación del platillo tibial externo se observo mayor porcentaje de lesión del menisco externo. De los 8 pacientes con compromiso del menisco externo, en 1 la depresión-separación del platillo fue menor a 5 mm; en 5 de 5-10 mm; y en 2 mayores a 10 mm.
No se detectaron complicaciones neurovasculares, síndromes compartiméntales o trombosis venosas profundas, asociadas al procedimiento artroscópico. Un paciente presento un hematoma postoperatorio superficial en el sitio de la ventana tibial medial, el cual fue evacuado en quirófano. En 5 pacientes se realizó la extracción de los tornillos una vez consolidada la fractura, siempre después del año de la cirugía inicial. De los 4 pacientes con sutura del menisco externo, en 2 se realizo una 2da visión artroscópica al retirar la osteosíntesis, observándose en ambos una cicatrización completa de la sutura meniscal previa.
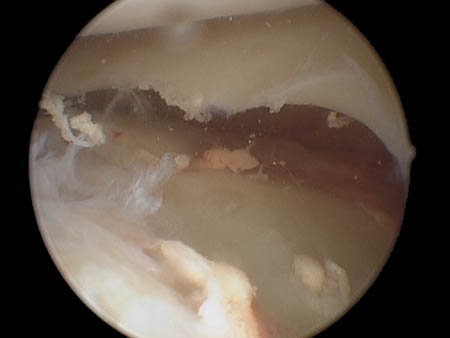
Figura 2b: Imagen intraoperatoria donde se observa el hundimiento del compartimento externo.
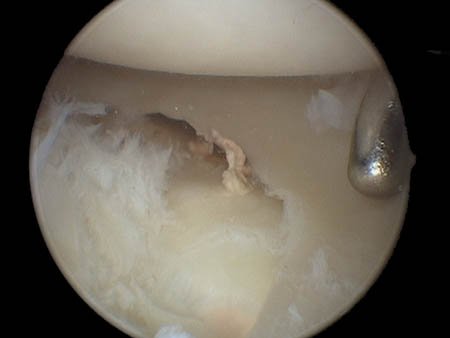
Figura 2c: Imagen artroscópica luego de la reducción de la fractura.
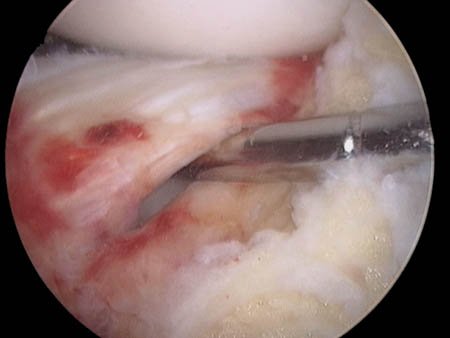
Figura 2d: Ruptura periférica del menisco externo.

Figura 2e: Control postoperatorio a los 22 meses.

Figura 3a: Paciente de sexo femenino de 30 años con fractura Schatzker tipo II. Tomografía Axial Computada preoperatoria.

Figura 3b: Control a los 20 meses postoperatorios con la osteosíntesis.

DISCUSIÓN
El mayor riesgo de un tratamiento inadecuado de las fracturas del platillo tibial es el desarrollo de una artrosis postraumática como consecuencia de una incongruencia de la superficie articular, inestabilidad o deformidad en varo-valgo. Por ello, el objetivo en el tratamiento estas fracturas debe estar orientado a lograr una reducción anatómica de la superficie articular de la tibia, con una osteosíntesis estable que permita la movilidad inmediata de la rodilla. La fijación percutánea con asistencia artroscópica, descripta inicialmente por Caspari15 y Jennings,12 ha ganado popularidad en los últimos tiempos como opción en el tratamiento de determinadas fracturas del platillo tibial debido a los buenos resultados reportados en la literatura.6, 22, 23 La visualización artroscópica directa de estas fracturas intraarticulares permite restaurar de forma más precisa la congruencia articular, con una menor morbilidad, en comparación a las osteosíntesis realizadas mediante amplios abordajes articulares.1, 2, 4, 7, 8, 10, 24
Fowble4 reporto mejores resultados en tiempo de hospitalización, movilidad articular y reducción anatómica de la superficie articular, al comparar un grupo de pacientes tratados con asistencia artroscópica con otro en los cuales se realizo una reducción abierta y fijación interna. Otros autores25, 26, 27 reportaron similares resultados con la asistencia artroscópica, obteniendo reducciones más exactas con menor morbilidad que las reducciones abiertas. Sin embargo, el uso de la artroscopia es controvertida en aquellas fracturas de alta energía (Shatzker V y VI), debido a que está asociada a un alto riesgo de síndrome compartimental por extravasación de fluidos.28, 30 En nuestra serie seleccionamos un grupo de pacientes con fractura del platillo tibial externo (Shatzker I, II y III) que fueron tratados mediante la reducción artroscópica y la fijación percutánea. Basados en el escore del IKDC y la escala clínica y radiológica de Rasmussen obtuvimos resultados satisfactorios (89% excelente o bueno).
Además de disminuir la morbilidad de los tejidos blandos y obtener la visualización directa de la superficie articular, esta técnica nos permitió diagnosticar de forma precisa lesiones intraarticulares concomitantes, y tratarlas en el mismo acto quirúrgico en aquellas situaciones que lo requieran. Distintos autores han reportado una incidencia del 50 al 70% de lesiones meniscales o ligamentarias asociadas a las fracturas de platillo tibial. De 98 pacientes evaluados en un estudio reciente, el 71% de los casos presentaron lesiones intraarticulares asociadas, con un 57% de lesiones meniscales y un 25% con compromiso del ligamento cruzado anterior.6 Similares resultado reportaron Vangsness, con un 47% de los pacientes con lesiones meniscales,3 y Scheerlinck con un 54% de lesiones asociadas a la fractura del platillo tibial.8 En otra serie, de 30 pacientes estudiados 17 (56%) presentaron lesión meniscal o ligamentaria.16 En nuestro estudio, la incidencia de lesiones asociadas coincide con los reportes previos en la literatura. 12 pacientes (63%) presentaron una lesión concomitante de rodilla, siendo la ruptura del menisco externo la lesión más frecuentemente diagnosticada en nuestra serie. De las nueve rupturas meniscales diagnosticadas, 8 fueron lesiones del menisco externo, de las cuales 4 fueron desinserciones menisco capsulares en las que se realizo una sutura meniscal con técnica afuera-dentro, con una cicatrización final en todos los casos.
Aunque las fracturas del platillo tibial externo con cizallamiento y depresión articular se asocian frecuentemente a un mayor riesgo de lesiones meniscales, distintos autores en la literatura reportaron no encontrar relación entre el tipo de fractura y las lesiones intraarticulares concomitantes. Vangsness y cols. no encontraron correlación entre el patrón fracturario y las lesiones meniscales en 36 pacientes evaluados.3 En otro estudio retrospectivo que analizo 98 pacientes, de los 70 pacientes que presentaron lesiones concomitantes a la fractura, no se determino asociación significativa entre el grado de fractura y la incidencia de lesiones meniscales o ligamentarias.8
Si bien en nuestra serie no encontramos una asociación directa entre el tipo de fractura y una lesión meniscal o ligamentaria determinada, en 7 de los 8 pacientes con ruptura del menisco externo, el hundimiento o separación del platillo tibial externo fue mayor a 5 mm. Esto coincide con lo publicado por Gardner,17 que evaluó 62 pacientes con fracturas de platillo externo grado II de Schatzker, observando que en aquellas depresiones articulares mayores a 6 mm y ensanchamiento del platillo mayor a 5 mm las rupturas del menisco externo fueron más frecuentes (83%) en comparación al grupo con menor desplazamiento (50% de lesiones meniscales).
El tratamiento quirúrgico simultaneo de la fractura del platillo y lesiones ligamentarias es controvertido en la literatura. Si bien Buchko2 reporto una serie de pacientes con tratamiento en agudo del LCA, la mayoría de los autores en la literatura optaron por una reconstrucción diferida.3, 6, 8, 10, 13, 16 En nuestra serie realizamos la plástica diferida del LCA en un paciente a los 6 meses del tratamiento de la fractura, y el paciente que presento una lesión del LCP no necesito una reconstrucción posterior por presentar una rodilla estable luego de la consolidación de la fractura.
Consideramos que la asistencia artroscópica y la fijación percutánea en determinadas fracturas del platillo tibial es un método seguro y efectivo, que nos permite realizar reducciones articulares precisas, obtener resultados funcionales aceptables, y diagnosticar y tratar las lesiones asociadas intraarticulares de la rodilla.
BIBLIOGRAFÍA
- Blokker CP, Robrabeck CH, Bourne RP. Tibial plateau fractures and analysis of treatment in 60 patients. Clin Orthop 1984; 182: 193-9.
- Buchko GM, Johnson DH. Arthroscopy assisted operative management of tibial plateau fractures. Clin Orthop 1996; (332): 29-36.
- Vangsness C, Gharderi B, Hohl M, Moore T. Arthroscopy of meniscal injuries with tibial plateau fractures. JBJS 1994;76B:488-490.
- Fowble C, Zimmer J, Schepsis A. The role of arthroscopy in the assessment and treatment of tibial plateau fractures. Arthroscopy 1993; 9:584-5
- Mustonen A, Koivikko, M, Lindahl J, Koskinen S. MRI of Acute Meniscal Injury Associated with Tibial Plateau Fractures: Prevalence, Type, and Location. Am Journal Roengentology 2008; 191:1002–1009.
- Abdel-Hamid MZ, Chang CH, Chan YS. Arthroscopic evaluation of soft tissue injuries in tibial plateau fractures: retrospective analysis of 98 cases. Arthroscopy 2006 Jun;22(6):669-75.
- Mallik AR, Covall DJ,Whitelaw GP. Internal versus external fixation of bicondylar tibial plateau fractures. Orthop Rev 1992; 21: 1433-6.
- Scheerlinck, C. S. Ng, F. Handelberg, P. P. Casteleyn. Medium-term results of percutaneous, arthroscopically-assisted osteosynthesis of fractures of the tibial plateau. J Bone Joint Surg [Br] 1998;80-B:959-64.
- Kayali C, Öztürk H, Altay T, Reisoglu A, Agus H. Arthroscopically assisted percutaneous osteosynthesis of lateral tibial plateau fractures. J Can Chir, Vol. 51, No 5, 2008.
- Pogliacomi F, Verdano M, Frattini M, Costantino C, Vaienti E, Soncini G. Combined arthroscopic and radioscopic management of tibial plateau fractures: report of 18 clinical cases. Acta Biomed 2005; 76; 107-114.
- Lee J, Papadakis S, Moon C, Zalavras C. Tibial plateau fractures treated with the less invasive stabilisation system. International Orthopaedics 2007, 31:415–418.
- Jennings JE. Arthroscopic management of tibial plateau fractures. Arthroscopy 1985; 1:160-8.
- Van Glabbeek F, van Riet R, Jansen N, D’Anvers J, Nuyts R. Arthroscopically assisted reduction and internal fixation of tibial plateau fractures: report of twenty cases. Acta Orthop Belg 2002; 68 (3): 258-64.
- Carboni Bisso, M. Tratamiento de las fracturas del platillo tibial con asistencia artroscópica. Revista de la Asociacion Argentina de Artroscopia Vol 10. Nº 1, 38-45.
- Caspari RB, Patrick MJ, Hutton TL, y cols. The role of arthroscopy in the management of tibial plateau fractures. Arthroscopy 1985;1:76-82.
- Bennett WF, Browner B. Tibial plateau fractures: a study of associated soft tissue injuries. J Orthop Trauma 1994;8(3):183-8.
- Gardner MJ, Yacoubian S, Geller D, Pode M, Mintz D, Helfet DL, Lorich DG. Prediction of soft-tissue injuries in Schatzker II tibial plateau fractures based on measurements of plain radiographs. J Trauma. 2006 Feb;60(2):319-23.
- Gardner MJ, Yacoubian S, Geller D, Suk M, Mintz D, Potter H, Helfet DL, Lorich DG. The incidence of soft tissue injury in operative tibial plateau fractures: a magnetic resonance imaging analysis of 103 patients. J Orthop Trauma. 2005 Feb;19(2):79-84.
- Schatzker, F., Mc Broom, R., Bruce, D. The tibial plateau fracture. The Toronto experience 1968- 1975.Clin.Orhop.and Rel.Res. 138:94, 1979.
- Irrgang JJ, Anderson AF, Boland AL, Harner CD, Kurosaka M, Neyret P, Richmond JC, Shelborne JC. Development and validation of the International Knee Documentation Committee Subjective Knee Form. Am Journal Sport Med. 2001;29:600-613.
- Rasmussen P. Tibial condylar fractures: impairment of knee joint stability as an indication for surgical treatment. JBJS Am 1973;55:1331.
- Chan YS, Chiu CH, Lo YP, Chen AC, Hsu KY, Wang CJ, Chen WJ Arthroscopy-assisted surgery for tibial plateau fractures: 2- to 10-year follow-up results. Arthroscopy 2008 Jul;24(7):760-8.
- Chan YS, Yuan LJ, Hung SS, et al. Arthroscopic-assisted reduction with bilateral buttress plate fixation of complex tibial plateau fractures. Arthroscopy 2003; 19 (9): 974-84.
- Lobenhoffer P, Schulze M, Gerich T, Lattermann C, Tscherne H. Closed reduction/percutaneous fixation of tibial plateau fractures: arthroscopic versus fluoroscopic control of reduction. J Orthop Trauma 1999 Aug;13(6):426-31.
- Ohdera T, Tokunaga M, Hiroshima S, Yoshimoto E, Tokunaga J, Kobayashi A. Arthroscopic management of tibial plateau fractures; comparison with open reduction method. Arch Orthop Trauma Surg 2003; 123 (9): 489-93.
- Lubowitz JH, Elson WS, Guttmann D. Current concepts part I: arthroscopic management of tibial plateau fractures. Arthroscopy 2004;20:1063-70.
- Roerdink WH, Oskam J, Vierhout PA. Arthroscopically assisted osteosynthesis of tibial plateau fractures in patients older than 55 years. Arthroscopy 2001; 17 (8): 826-31.
- Williams JS, Hulstyn MJ, Fadale PD, et al. Incidence of deep vein thrombosis after arthroscopic knee surgery: a prospective study. Arthroscopy 1995;11:701-5.
- Young MJ, Barrack RL. Complications of internal fixation of tibial plateau fractures. Orthop. Rev 1994;23:149-5490
- Ekman E, Poehling G. An experimental assessment of the risk of compartment syndrome during knee arthroscopy. Arthroscopy 1996; 12:193-199.
Dr. Eduardo D. Abalo.
CEMIC (Centro de Educación Médica e Investigaciones Clínicas).
Dirección: Las Heras 2900. CABA, Bs. As., Arg.
Teléfono: +54 11 5299-0600
E-mail: Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
